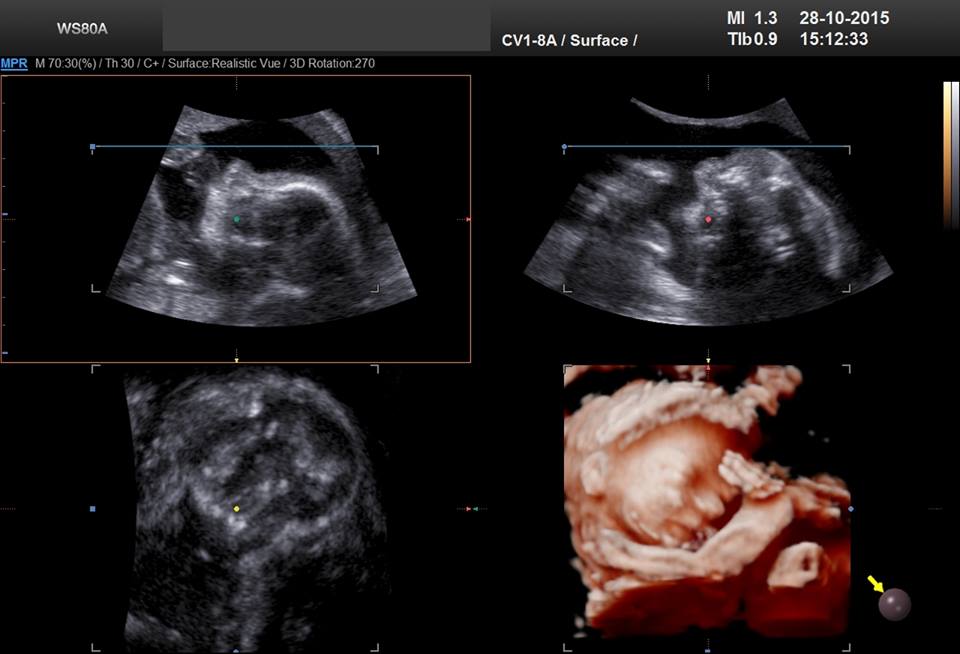
Nu ai rãmas gravidã dupã 12 luni în care ai avut contacte sexuale neprotejate ? Atunci ar putea fi vorba de infertiliate .
Auzim o multitudine de termeni medicali :
-Fecundabilitate : probabilitatea de a concepe în cursul unui ciclu menstrual ;
-Fecunditate : probabilitatea de a avea o sarcinã (cu un embrion în evoluţie) dupã un ciclu menstrual ;
-Sarcinã confirmatã prin testul de sarcinã sau testul de sânge (dozarea beta-HCG).
Capacitatea de a concepe un copil scade o datã cu creșterea vârstei pacientei : scade numãrul și calitatea ovocitelor , fiind mai pronunţatã peste 35 ani .


Factori genetici :
Apar anomalii cromozomiale ale ovocitelor si embrionilor femeilor cu vârsta înaintatã. Acestea cuprind:
-Sindrom Turner (45 XO) sau mozaicism Turner;
-translocaţi sau deleţii ale cromozomului X ;
-modificãri ale genelor care afecteazã :
* receptorul FSH ; receptorul LH ;
* FMR1 (sindromul X fragil) .
Semne și simptome:
-menstruaţie neregulatã ;
-sensibilitate a sânilor ;
-dismenoree (dureri pe perioada menstruaţiei ) ;
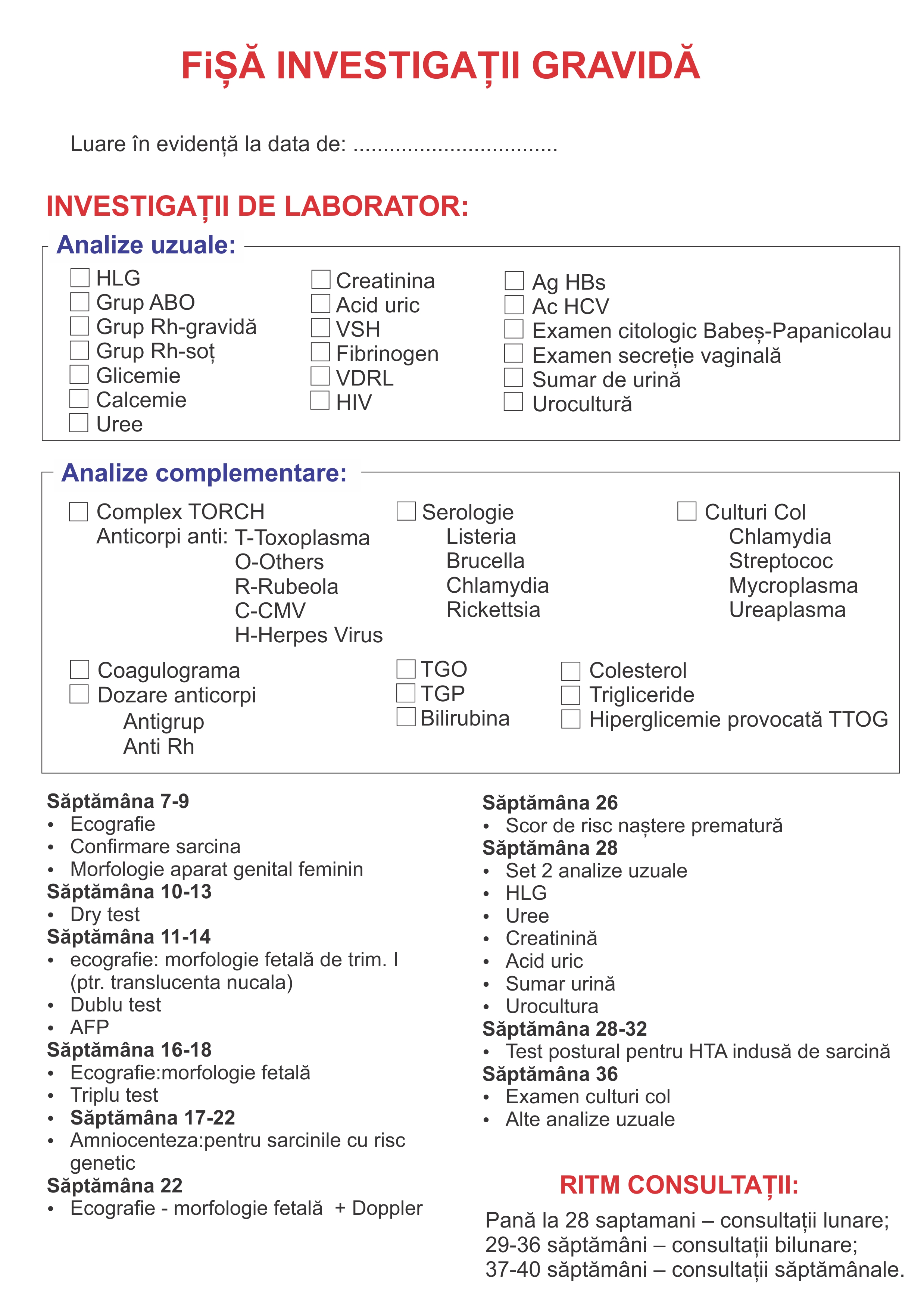
Investigaţii :
-consult ginecologic și senologic ;
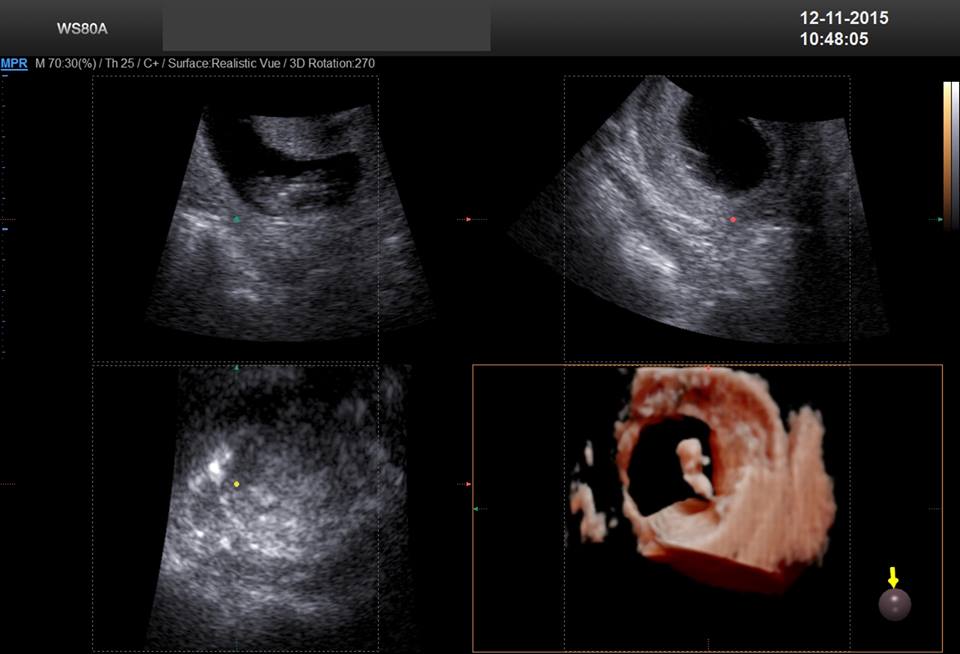
-ecografie endovaginalã și de sân ;
-investigarea partenerului : spermograma , spermocultura , dozari hormonale ;
-teste de laborator : dozãri serice de FSH (corelatã cu data menstruaţiei este un factor predictor al rezervei ovariene) , LH , Progesteron (corelatã cu data menstruţiei confirmã sau infirmã ovulaţia ) , TSH , prolactina , testosteron , AMH (hormon antimüllerian) ;
-histeroscopia(are scop diagnostic și terapeutic) , histerosalpingografia ;
-laparoscopia ; are scop diagnostic și terapeutic ;
-RMN .
Tratament:
1.-Disfuncţii ovulatorii :
-scãderea în greutate (în cazul ovarelor polichistice) , renunţarea la fumat , contacte sexuale în funcţie cu curba menotermicã ;
-Clomifen citrat (are posibile efecte antiestrogenice la nivelul endometrului );
-inhibitori de aromatazã ;
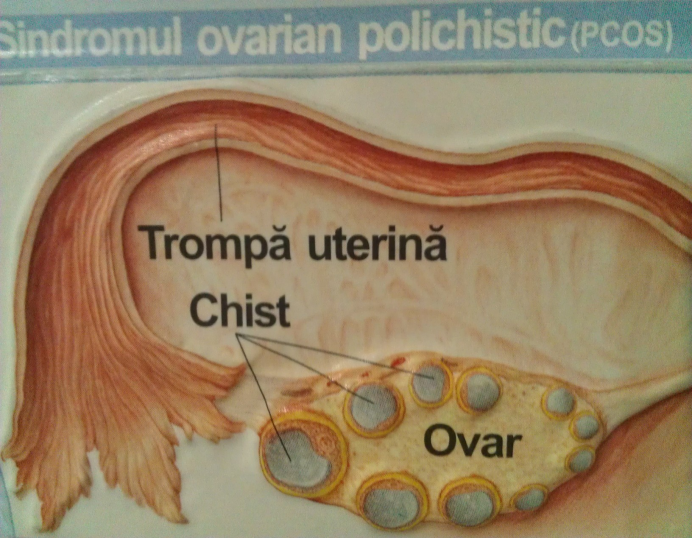
-gonadotropine : indicate în hipopituitarism hipotalamic ; sindromul ovarelor polichistice ; scãderea rezervei ovariene , FIV ;
2.-Factori tubari (trompele uterine) :
-Chirurgie tubarã : indicatã în adeziolize , fimbrioplastie , salpingotomie ;
Dacã nu este posibilã repermeabilizarea tubarã pe cale laparoscopicã , se indicã fertilizarea in vitro ( FIV ).
3.-Endometrioza : se administreazã tratament cu GnRh agoniști sau antagoniști apoi se intervine chirurgical : adeziolizã , rezecţia endometriomului ;
4.-Factori uterini :
a)-miomectomie (abdominalã sau histeroscopicã ):
* succesul intervenţiei depinde de mãrimea miomului , distanţa faţã de endometru , afectarea endometrului ;
b)-polipectomia pe cale histeroscopicã ;
c)-rezecţia septului pe cale histeroscopicã ;
d)-adezioliza (sindromul Asherman).
Factorul masculin :
-rezolvarea varicocelului ;
-FIV : ICSI (injectarea intracitoplasmaticã a spermei)
Endocrinologic :
-tratamentul hipo sau hipertiroidismului ;
-tratamentul hiperprolactinemiei ;
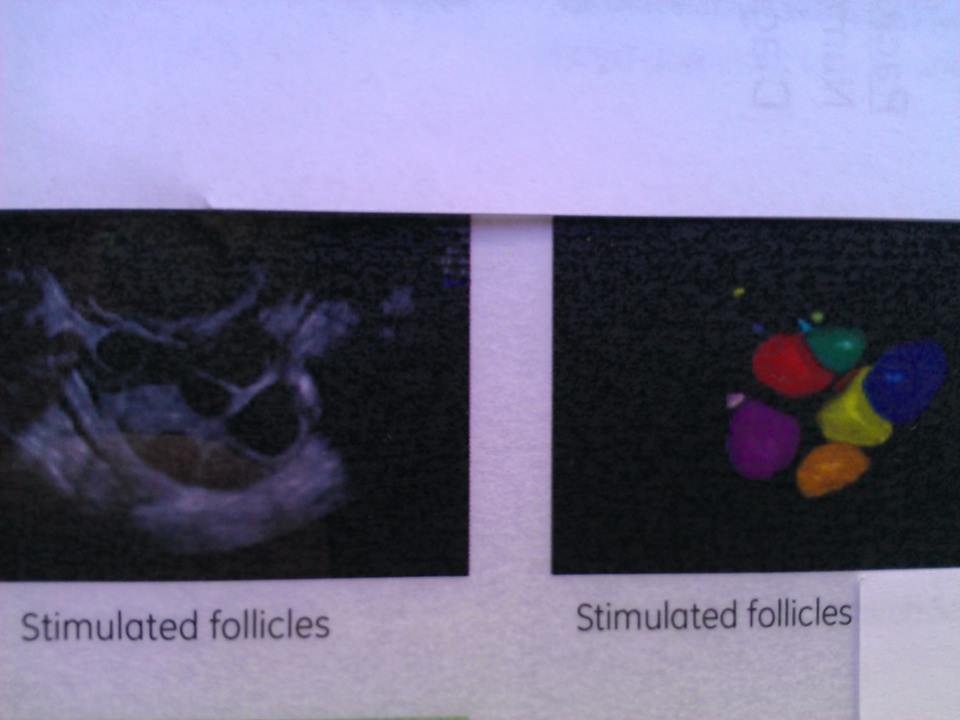
FIV : inducere a ovulaţiei cu gonadotropine și aspirarea ovocitelor sub supraveghere ecograficã endovaginalã;
Chirurgical :
-dezobstrucţie tubarã ;
-drilling ovarian : în caz de ovare polichistice .
Tratamentul este individualizat în funcţie de pacientã , respectiv de cuplu . Rata de reușitã depinde de aceeași factori .